Metabolický syndróm je skutočnou epidémiou vo väčšine civilizovaných krajín. Odborníci študujú túto patológiu mnoho rokov. Nanešťastie nie je možné liečiť MS zatiaľ, ale so správnou terapiou môžete zlepšiť svoje zdravie a vyhnúť sa komplikáciám.

Nebezpečenstvo metabolického syndrómu
Táto porucha nie je samostatnou chorobou, ide o komplexné patologické zmeny, ktoré sa vyskytujú na pozadí obezity vo všetkých telesných systémoch. V dôsledku metabolických porúch môže pacient súčasne trpieť týmito ochoreniami:
- hypertenzia;
- obezita;
- diabetes mellitus;
- ischémia.
Takáto "banda" patológií je nebezpečná pre človeka, pretože hrozí rozvojom nasledujúcich závažných následkov:
- vaskulárna ateroskleróza;
- polycystických vaječníkov;
- dna;
- trombóza;
- cievna cievna mozgová príhoda;
- infarktu myokardu.
Keď MS bunky prestanú vnímať hormón inzulín, s tým výsledkom, že nemôže robiť svoju prácu. V dôsledku toho sa začína vyvíjať inzulínová rezistencia, t.j. inzulínová necitlivosť, v dôsledku čoho bunky slabo absorbujú glukózu, vyskytujú sa závažné zmeny vo všetkých tkanivách a orgánoch.
Podľa štatistík metabolický syndróm najčastejšie postihuje mužov a riziko vzniku tejto patológie u žien sa zvyšuje päťkrát počas menopauzy a po nej.
Oddelene treba poznamenať, že dnes sa táto patológia nelieči. Ale s náležitým lekárskym prístupom, správnou výživou, zdravým životným štýlom je možné stav stabilizovať na dlhé obdobie.
Hlavné dôvody
Inzulín v tele vykonáva rôzne funkcie. Ale jeho hlavnou úlohou je spojiť sa s receptormi umiestnenými v škrupine každej bunky. Potom začne transport glukózy z medzibunkového priestoru do bunky.
Inými slovami, inzulín pomáha vstúpiť glukóze do bunky. Ak receptory z akéhokoľvek dôvodu nereagujú na inzulín, glukóza sa začína hromadiť v krvi. Základom vývoja metabolického syndrómu je inzulínová necitlivosť, to znamená inzulínová rezistencia. Tento jav môže byť spôsobený rôznymi dôvodmi.
Genetická predispozícia
U mnohých ľudí sa inzulínová necitlivosť kladie na genetickú úroveň. Gény zodpovedné za rozvoj metabolického syndrómu sa nachádzajú na chromozóme 19. Mutácie v tomto prípade môžu byť dôvodom:
 bunky nemajú receptory, ktoré sú zodpovedné za komunikáciu s inzulínom;
bunky nemajú receptory, ktoré sú zodpovedné za komunikáciu s inzulínom;- receptory sú necitlivé na inzulín;
- samotný imunitný systém začína produkovať protilátky, ktoré blokujú receptory citlivé na inzulín;
- pankreas produkuje abnormálny inzulín.
Existuje teória, že pokles citlivosti na inzulín je výsledkom evolúcie. Je to táto vlastnosť, ktorá pomáha telu prežiť hlad. Ale u moderných ľudí s konzumáciou potravín s vysokým obsahom kalórií, preto sa vyvíja obezita a v dôsledku toho aj metabolický syndróm.
Dieta s vysokým obsahom tuku a sacharidov
Je to najdôležitejší faktor pri rozvoji MC. Nasýtené mastné kyseliny, ktoré prichádzajú spolu so živočíšnymi tukmi, vedú k obezite. Okrem toho mastné kyseliny môžu spôsobiť vážne zmeny v membráne v bunke, čo ich robí necitlivými voči účinku inzulínu. A nadmerne kalórie diéta spôsobuje glukózy a rôznych kyselín vstúpiť do krvi vo veľkých množstvách. Ich prebytok je uložený v tukových bunkách, podkožnom tukovom tkanive, na tkanivách, čo tiež spôsobuje pokles citlivosti na inzulín.
Medzi ďalšie dôvody patrí:
- Sedavý životný štýl. Keď fyzická aktivita klesá, rýchlosť všetkých metabolických procesov klesá. V dôsledku toho mastné kyseliny blokujú vstup glukózy do bunky, znižujú citlivosť bunkovej membrány na inzulín.
- Predĺžená hypertenzia. V tomto prípade je narušená periférna cirkulácia.
- Závislý na nízkokalorickej diéte. Ak je kalorický príjem dennej dávky menší ako 300 kcal, stáva sa to príčinou ireverzibilných porúch metabolizmu. Telo začína šetriť, vytvára zásoby, čo vedie k silnému ukladaniu tukov.
- Stres. Dlhodobý psychický stres vedie k zhoršenej nervovej regulácii orgánov a tkanív. To vedie k narušeniu produkcie hormónov, vrátane inzulínu.
- Dlhodobé užívanie liekov proti inzulínu, ako je glukagón, kortikosteroidy, perorálne kontraceptíva. Tieto lieky znižujú absorpciu glukózy tkanivami, čo spôsobuje zníženie citlivosti na inzulín.
- Predávkovanie inzulínom pri liečbe cukrovky. Keď sa vyberie nesprávna dávka, v krvi sa hromadí veľké množstvo inzulínu. V dôsledku toho si naň začínajú zvyknúť. Inzulínová rezistencia je v tomto prípade druhom ochrany tela pred vysokou koncentráciou inzulínu.
- Hormonálne poruchy. U žien so zvýšenou produkciou testosterónu sa v mužskom type začína hromadiť estrogénový tuk. Výsledkom je narušenie práce ciev, objavenie sa arteriálnej hypertenzie.
- Zníženie hladín hormónov štítnej žľazy v hypotyreóze môže tiež spôsobiť zvýšenú hladinu krvných lipidov a rozvoj inzulínovej rezistencie.
- Vekové zmeny u mužov. S vekom začína produkcia testosterónu klesať, čo môže spôsobiť inzulínovú rezistenciu, hypertenziu a obezitu.
Symptómy metabolického syndrómu
Mechanizmus vývoja tejto patológie je nasledovný:
- Nesprávna strava a nízka fyzická aktivita vedú k porušeniu citlivosti receptorov, ktoré interagujú s inzulínom.
- Potom pankreas začne produkovať viac inzulínu, aby prekonal túto necitlivosť, aby poskytol bunkám glukózu.
- Nadbytok inzulínu v krvi sa vyvíja. To môže spôsobiť obezitu, poruchy metabolizmu lipidov, vysoký krvný tlak.
- Nespotrebovaná glukóza zostáva v krvnom obehu, čo vedie k hyperglykémii. Pri vysokej koncentrácii glukózy dochádza k deštrukcii proteínov, vzniku voľných radikálov - poškodzuje bunkovú stenu a spôsobuje predčasné starnutie.
V tomto prípade sa choroba začína vyvíjať bez povšimnutia, pretože nespôsobuje bolesť. Z tohto MS sa stáva nebezpečnejším. Existuje množstvo subjektívnych pocitov, ktoré si vyžadujú pozornosť:
 Zlá nálada s hladom. V dôsledku nízkeho príjmu glukózy v mozgových bunkách sa môžu objaviť podráždenie a útoky agresie.
Zlá nálada s hladom. V dôsledku nízkeho príjmu glukózy v mozgových bunkách sa môžu objaviť podráždenie a útoky agresie.- Zvýšená únava. Porucha je spôsobená tým, že bunky nedostávajú glukózu a zostávajú bez zdroja energie. Dôvodom tohto pôstu je, že mechanizmus zodpovedný za transport glukózy nefunguje.
- Selektivita v potravinách. Napríklad, keď mäso a zelenina nespôsobujú chuť k jedlu, ale človek neustále chce sladkosti. Je to kvôli potrebe glukózy. Po určitom čase konzumácie sacharidov môže byť vaša nálada lepšia. A zelenina, proteínové potraviny spôsobujú ospalosť.
- Srdcové palpitácie. Zvýšený inzulín zrýchľuje srdcový tep. Na začiatku to vedie k zahusťovaniu stien ľavej polovice - k opotrebeniu svalovej steny.
- Bolesť v srdci. Depozícia cholesterolu v krvných cievach vedie k podvýžive srdca a vzniku bolesti.
- Bolesť hlavy, ktorá je spojená s konstrikciou krvných ciev mozgu. Kŕč kapilár sa objaví, keď krvný tlak stúpa alebo v dôsledku vazokonstrikcie aterosklerotickým plakom.
- Nevoľnosť môže byť spôsobená zvýšeným intrakraniálnym tlakom v dôsledku zhoršeného prietoku krvi z mozgu.
- Smäd a sucho v ústach. Je výsledkom potlačenia slinných žliaz s vysokou koncentráciou inzulínu v krvi.
- Tendencia k zápche. Obezita orgánov a zvýšená hladina inzulínu vedie k spomaleniu čriev, zhoršeniu uvoľňovania potravinových štiav. Z tohto dôvodu sa môže jedlo v tráviacom trakte dlho zdržiavať.
Existujú aj niektoré vonkajšie prejavy MS. Ide napríklad o abdominálnu obezitu, to znamená ukladanie tuku v bruchu a ramenách. Môže sa objaviť "pivo" brucho. Pamätajte, že tukové tkanivo v tejto patológii sa hromadí pod kožou aj okolo vnútorných orgánov. Nielen že ich stláča, sťažuje prácu, ale plní aj funkciu endokrinných orgánov. Tuk vylučuje látky, ktoré môžu spôsobiť zápal, zvýšiť hladinu fibrínu v krvi, čo zvyšuje riziko vzniku krvných zrazenín.
Obezita brucha sa diagnostikuje, ak obvod pásu presahuje:
- 102 cm - pre mužov;
- 88 cm - pre ženy.
Môžu byť tiež červené škvrny na hrudi a krku - znak vysokého krvného tlaku, ktorý je spojený s cievnymi kŕčmi spôsobenými nadbytkom inzulínu. Ukazovatele krvného tlaku sú najčastejšie nasledovné:
- systolický, to znamená horný, presahuje 130 mm Hg. v.;
- diastolický, ktorý je nižší, presahuje 85 mm Hg. Art.
MS Diagnostika
Liečba tohto ochorenia je vykonávaná endokrinológmi. Avšak vzhľadom na skutočnosť, že v tele pacienta sa vyskytujú rôzne patologické zmeny, môže byť potrebná konzultácia s kardiológom a odborníkom na výživu. Diagnostika začína prieskumom: na recepcii odborník zozbiera anamnézu, urobí anamnézu ochorenia.
A nasledujúce faktory pomôžu presne určiť, aké príčiny viedli k obezite a rozvoju MS:
- životné podmienky;
- potravinové vlastnosti;
- nadmerná hmotnosť;
- či sú príbuzní obézni;
- prítomnosť kardiovaskulárnych patológií;
- hladiny krvného tlaku.
Potom určte typ obezity, preto lekár vyšetrí pacienta.
Pri metabolickom syndróme sa tukové ložiská najčastejšie sústreďujú na prednú stenu brušnej steny, tvár a telo. S obezitou typu ginoid - samica sa tieto kilá môžu uložiť do dolnej polovice tela, na stehná a zadok. Lekári merajú obvod pása.
O vývoji MC možno povedať, označenie obvodu pásu. Diagnóza sa vykoná, ak:
- pas viac ako 102 cm pre mužov;
- viac ako 88 cm u žien.

Ak existuje genetická predispozícia, potom sa diagnóza obezity vykoná pomocou nasledujúcich ukazovateľov:
- 94 cm - pre mužov;
- 80 cm - pre ženy.
Taktiež sa meria pomer obvodu pásu k obvodu bedra. Tento ukazovateľ by nemal prekročiť u mužov viac ako 1, u žien - viac ako 0,8. Napríklad žena má obvod pása 85 cm, obvod bedra 100 cm, je potrebné rozdeliť 85 na 100, čo vedie k 0,85. Tento indikátor indikuje obezitu a začiatok vývoja MS.
Váženie a meranie rastu. Na výpočet indexu telesnej hmotnosti použite nasledujúci vzorec: BMI = hmotnosť (kg) / výška (m) x2
Ak je index v rozsahu 25-30, môžete hovoriť o nadváhu. Ak však hodnota indexu presiahne 30, znamená to obezitu a vývoj MS.
Laboratórna diagnostika metabolického syndrómu
Lekár Vám predpíše odber krvi. Problém indikujú nasledujúce indikátory:
- Celkový cholesterol presahuje 5,0 mmol / l. To môže byť spôsobené problémami metabolizmu lipidov, neschopnosťou tela absorbovať tuky. Vysoké hladiny cholesterolu môžu byť tiež spojené so zvýšenými hladinami inzulínu, prejedaním.
- Lipoproteíny s vysokou molekulovou hmotnosťou (vysoká hustota HDL) sú u mužov redukované na menej ako 1 mmol / l a u žien menej ako 1,3 mmol / l. HDL je "dobrý" cholesterol, rozpúšťa sa, neukladá sa na steny ciev.
- Zvýšili sa lipoproteíny s nízkou molekulovou hmotnosťou (LDL alebo cholesterol s nízkou hustotou): viac ako 3,0 mmol / l. Tento cholesterol sa tvorí aj vtedy, keď je prebytok inzulínu. Je mierne rozpustný, usadzuje sa na stenách ciev a tvorí aterosklerotické plaky.
- Triglyceridy presahujú 1,7 mmol / l. Toto sú esenciálne mastné kyseliny, ktoré telo používa na prepravu tuku. Vstupujú do venózneho systému z tkaniva - s obezitou sa zvyšuje koncentrácia tohto indikátora.
- Hladina glukózy v krvi nalačno je vyššia ako 6,1 mmol / l. To naznačuje, že telo nie je schopné absorbovať glukózu a jeho hladina zostáva vysoká aj po dlhšom pôste.
- Inzulín presahuje 6,5 mmol / l. S vysokou hladinou tohto hormónu možno hovoriť o inzulínovej necitlivosti tkanív. Pri zvýšení produkcie hormónov sa telo snaží pôsobiť na bunkové receptory na príjem glukózy.
- Leptín sa zvýšil na 15-20 ng / ml. Tento hormón je produkovaný tukovým tkanivom a spôsobuje inzulínovú rezistenciu. Čím väčšia je obezita, tým vyššia je koncentrácia tohto hormónu
Lieky na liečbu metabolického syndrómu
Existuje množstvo liekov, ktoré sú zamerané na zmiernenie symptómov tých patológií, ktoré sú pozorované pri metabolickom syndróme.
Pre poruchy metabolizmu lipidov platia nasledujúce.
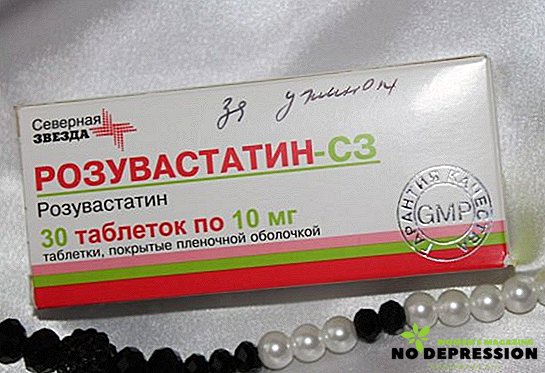
Lieky znižujúce lipidy (statíny a fibráty)
Potrebné na zníženie intracelulárnej syntézy cholesterolu. Odstráňte "zlý" cholesterol z krvného obehu, znížte hladinu kyseliny močovej:
- Rosuvastatín. Užívajte až 10 mg lieku raz denne.
- Fenofibrát. Liek sa užíva dvakrát denne: dve kapsuly ráno počas raňajok a jedna kapsula počas večere.
Liečba inzulínovou rezistenciou a kontrola hladiny cukru v krvi
Pomocou liekov na zníženie inzulínovej rezistencie, môžete zlepšiť tok glukózy do bunky, zatiaľ čo nestimuluje produkciu inzulínu, spomaliť produkciu mastných kyselín, urýchliť procesy glukózy na glykogén. Tieto lieky tiež zlepšujú väzbu inzulínu na bunkové receptory.
Najznámejším a najúčinnejším liekom je metformín. Dávkovanie závisí od hladiny glukózy v krvi - v priemere užívajte 1 - 4 tablety denne. Dávkovanie sa má rozdeliť na 2-3 dávky. Metformín sa konzumuje po jedle.

Lieky, ktoré zvyšujú citlivosť na inzulín
Spomaľujú absorpciu glukózy z čriev, znižujú tvorbu glukózy v pečeni, zvyšujú citlivosť na inzulín. Najčastejšie sú predpísané Siofor a Glucophage. Počiatočná dávka je 500-800 mg 2-3 krát denne s jedlom. Po 2-3 týždňoch je potrebná úprava dávky, berúc do úvahy hladinu glukózy v krvi.

vitamíny
Kyselina alfa-lipoová je nevyhnutná pre normalizáciu pečene, zlepšenie metabolizmu cholesterolu. Najznámejšou drogou je alfa-lipón. Užívajte 1 tabletu až 3 krát denne počas 4 týždňov.

Prípravky na normalizáciu metabolizmu a krvného tlaku
Inhibítory angiotenzín konvertujúceho enzýmu blokujú účinok látky, ktorá spôsobuje vazokonstrikciu. Uľahčiť prácu srdca, znížiť tlak.
Patrí medzi ne:
- Captopril. Užívajte nalačno 3 krát denne.
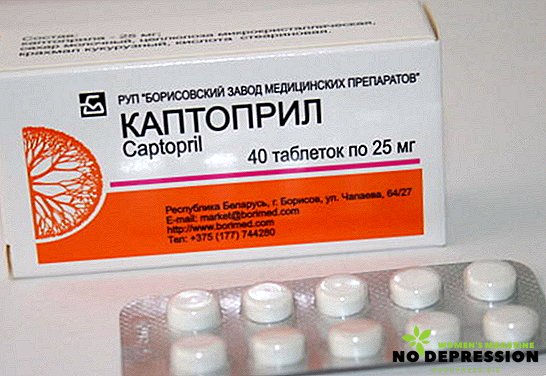
- Enalapril. 0,01 g raz denne, bez ohľadu na jedlo.
Antagonisty vápnika alebo blokátory kalciového kanála
Takéto lieky sú potrebné na zníženie krvného tlaku, zníženie potreby kyslíka v srdcovom svale. Môže mať močopudný účinok. Felodipín sa zvyčajne predpisuje. Je potrebné užívať raz denne, 1 tabletu.
Liečba obezity
Inhibítory absorpcie tukov. Takéto lieky znižujú aktivitu tráviacich enzýmov, regulujú rozklad a absorpciu tukov v tenkom čreve.
Najznámejšie drogy:
- Xenical. Užívajte jednu kapsulu s každým hlavným jedlom alebo najneskôr hodinu po jedle.
- Orlistat. Užívajte 120 mg v jedle trikrát denne.
Lieky, ktoré ovplyvňujú centrálny nervový systém, potláčajú chuť do jedla
S ich pomocou môžete simulovať stravovacie návyky, znížiť potrebu jedla, znížiť chuť do jedla. Fluoxetín je najznámejším liekom. Antidepresívum sa predpisuje až 3 tablety denne po jedle.
Tieto liečivá sa však nemôžu používať v prítomnosti nadmernej hmotnosti, pretože znižujú citlivosť tkanív na inzulín. Ak sú predpísané, musí byť 100% kontrola zo strany ošetrujúceho špecialistu.
Význam prispôsobenia životného štýlu pri liečbe MS
Aby liečba tejto patológie priniesla pozitívny výsledok, je dôležité 100% zmeniť váš životný štýl a kultúru potravín. Pravidelná fyzická aktivita a nízko sacharidová strava sú účinnou kombináciou, ktorá pomáha urýchliť metabolizmus a zvýšiť citlivosť buniek na inzulín.
Fyzická aktivita
Pravidelné cvičenia fyzikálnej terapie prispievajú k efektívnemu spaľovaniu tukových zásob, urýchľujú metabolické procesy, zvyšujú citlivosť inzulínu na všetky tkanivá, orgány a produkujú veľké množstvo endorfínov (hormóny šťastia, ktoré zlepšujú náladu a pomáhajú kontrolovať chuť k jedlu).
Pri praktizovaní športu sa riaďte niekoľkými jednoduchými pravidlami, ktoré budú najefektívnejšie riešiť problémy s obezitou:
- Školenie by malo byť pravidelne. Keď športujete, pamätajte na sebadisciplínu, pretože vaše zdravie závisí od správneho prístupu k fyzickej aktivite. Robte cvičenie 6 dní v týždni hodinu. Aj triedy by mali byť zábavné - cvičenie prostredníctvom sily sa neodporúča. Z tohto dôvodu musíte pre vás vybrať ten správny tréning.
- Pri výbere športu zvážte svoj vek a fyzické schopnosti. Napríklad osoba nad 50 rokov by mala dávať prednosť chôdzi, nordic walking. Ale mladí ľudia môžu behať. Для любого возраста идеально подойдут плавание в бассейне, катание на велосипеде. Также перечисленные виды спорта благотворно влияют на работу сердечно-сосудистой системы.
- Учитывайте и противопоказания по состоянию здоровья. Так, врачи рекомендуют временно отказаться от физической активности при наличии белка в крови, высоком артериальном давлении.
 Наиболее эффективны в борьбе с ожирением силовые и кардионагрузки, особенно если их регулярно чередовать. Анаэробные, то есть силовые упражнение, выполняются в быстром темпе, во время занятий приходится прилагать значительные усилия.
Наиболее эффективны в борьбе с ожирением силовые и кардионагрузки, особенно если их регулярно чередовать. Анаэробные, то есть силовые упражнение, выполняются в быстром темпе, во время занятий приходится прилагать значительные усилия.
Такие нагрузки хорошо подходят молодым людям, но противопоказаны тем, кто имеет проблемы с сердечно-сосудистой системой. В первое время продолжительность таких тренировок не должна превышать 15 минут в день, но с каждой последующей неделей можно увеличить продолжительность на 5-10 минут.
Аэробные упражнения, или кардиотренировки, выполняются с меньшей нагрузкой и интенсивностью. Но зато они улучшают работу легких и сердца, также подобные занятия способствуют сжиганию подкожного жира. К таким тренировкам относят танцы, занятия на беговой дорожке, велотренажере. Продолжение кардиотренировок в самом начале не должно превышать 15 минут, с течением времени их можно увеличивать.
Основы правильного питания
Низкоуглеводная диета - важный элемент при лечении МС. Современные диетологи не одобряют ни голодания, ни низкокалорийные диеты, ведь результат подобных методов недолговечен, также они имеют немало побочных эффектов.
Что касается низкоуглеводной диеты, то огромное количество разрешенных продуктов позволит сделать диетические блюда вкусными, а борьбу с ожирением - полезной и легкой. В идеале такая культура питания должна стать пожизненной, при этом с организмом произойдут положительные изменения: иммунитет повысится, нормализуется микрофлора кишечника.
Во избежание чувства голода нужно питаться небольшими порциями - около 5 раз в сутки, при этом организму нужно получать не менее 1600 калорий ежедневно. При низкоуглеводной диете объём потребляемых углеводов должен составлять не более 50% от всего рациона, причем необходимо заменить простые углеводы на сложные.
Также рекомендовано отказаться от соли, при этом иногда можно включать в свой рацион квашеную капусту, слабосоленую сельдь, малосольные огурцы. Для избавления от "плохого" холестерина на 1 порцию мяса должно приходиться 2 порции овощных блюд.
К разрешенным блюдам относят:
- Продукты из белковой группы. Это мясо нежирных сортов, яйца вареные, нежирные кисломолочные и молочные продукты, нежирный твердый сыр, запечённая морская рыба, овощи и фрукты. При этом последние можно употреблять в любом виде: в сыром, вареном, запеченном и т.д. Если говорить про ягоды, то лучше отдавать предпочтение несладким вариантам.
- Продукты углеводной группы. К ним относят перловку, гречку, рисовую крупу, хлеб с отрубями.
А вот следующие продукты запрещены при лечении МС:
- tučné mäso;
- копчёные и консервированные продукты;
- жирные молочные продукты;
- сдобнвя выпечка;
- овсяная и манная крупа;
- маргарин и прочий жир, который используется в кулинарии;
- бананы, виноград, финики;
- сладкая газировка, соки с добавлением сахара.


 bunky nemajú receptory, ktoré sú zodpovedné za komunikáciu s inzulínom;
bunky nemajú receptory, ktoré sú zodpovedné za komunikáciu s inzulínom; Zlá nálada s hladom. V dôsledku nízkeho príjmu glukózy v mozgových bunkách sa môžu objaviť podráždenie a útoky agresie.
Zlá nálada s hladom. V dôsledku nízkeho príjmu glukózy v mozgových bunkách sa môžu objaviť podráždenie a útoky agresie.